




CONTEXTUALIZAÇÃO
A organização dos sistemas de distribuição de medicamentos no ambiente hospitalar constitui um elementocentral para a garantia da segurança do paciente, da rastreabilidade dos produtos e da efetividadeterapêutica. De acordo com os
Padrões mínimos para farmácia hospitalar e serviços de saúde
, publicadospela Sociedade Brasileira de Farmácia Hospitalar e Serviços de Saúde (SBRAFH), a estruturação adequadados processos de seleção, armazenamento, dispensação e controle de medicamentos é indispensável parareduzir erros de medicação, promover o uso racional e assegurar a continuidade do cuidado em saúde.
O documento destaca que sistemas de distribuição bem definidos devem estar integrados às rotinasassistenciais e administrativas do hospital, com fluxos claros, definição de responsabilidades e utilização demecanismos de controle que permitam o monitoramento de estoques, o registro das movimentações e arastreabilidade dos medicamentos até o paciente. Nesse contexto, o farmacêutico hospitalar assume papelestratégico na coordenação desses processos, atuando de forma articulada com a equipe multiprofissionalpara garantir que o medicamento correto seja disponibilizado ao paciente, na dose prescrita e no momentoadequado, contribuindo diretamente para a qualidade e a segurança da assistência em saúde.
O QUE DEVE SER FEITO NESTA ATIVIDADE?
Considere que você seja o farmacêutico responsável da Farmácia Hospitalar do Hospital Vida Plena,instituição que está em processo de avaliação e aprimoramento dos seus sistemas de distribuição demedicamentos. Durante uma auditoria interna, foram identificadas diferenças importantes entre os setoresquanto ao tipo de distribuição utilizado (coletivo, individualizado, misto e dose unitária), além deinconsistências no controle de medicamentos não padronizados.
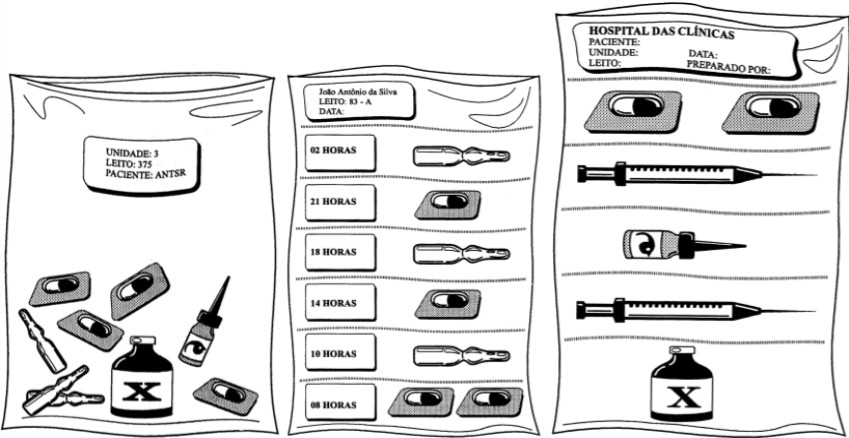
Figura 1 – Exemplos de dispensação de medicamentos nos sistemas de distribuição coletivo, individualizadoe por dose unitária.
Fonte: Adaptado de Brasil (1994).
Considerando que cabe ao farmacêutico hospitalar assegurar a segurança, a rastreabilidade e a eficiência daterapia medicamentosa, responda às questões abaixo, que envolvem a análise crítica dos sistemas dedistribuição, identificação de riscos, adequação de fluxos e organização dos processos de dispensação.
Material complementar (disponível em “Material da Disciplina” e na “Sala do Café”):
BRASIL. Ministério da Saúde.
Guia básico para a farmácia hospitalar.
Brasília, DF: Ministério da Saúde,1994. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/partes/guia_farmacia1.pdf
SOCIEDADE BRASILEIRA DE FARMÁCIA HOSPITALAR E SERVIÇOS DE SAÚDE – SBRAFH.
Padrões mínimospara farmácia hospitalar e serviços de saúde: 4ª edição
. São Paulo: SBRAFH, 2025. Disponívelem: https://site.sbrafh.org.br/wp-content/uploads/2025/11/Padroes-Minimos-FH-2025-web.pdf. Acesso em:02 fev. 2026.
a) IDENTIFIQUE as atividades realizadas pela Farmácia, pelo Médico e pela Enfermagem, nos itens A, B e C.
A: Médico – realiza a prescrição do medicamento.
B: Enfermagem – interpreta a prescrição, separa os medicamentos do estoque do setor, solicita reposição à farmácia dos itens utilizados (em nome do setor) e, quando recebe, repõe o estoque.
C: Farmácia – separa os itens solicitados pela enfermagem e entrega ao setor solicitante.
Aumenta o risco de erros de medicação, porque não há individualização por paciente (o medicamento fica “do setor”, e isso facilita trocas e falhas no processo).
Exige transcrição/interpretação da prescrição, o que aumenta a chance de erro de interpretação (principalmente em rotinas corridas e com muitas prescrições).
O farmacêutico praticamente não revisa/valida a prescrição, então a segurança do paciente fica comprometida, porque perde-se a checagem técnica antes da administração.
No sistema de distribuição individualizado direto, o medicamento não fica “do setor”: ele é separado pela farmácia para cada paciente, geralmente para um período de 24 horas.
A grande característica do “direto” é que a dispensação é feita com base na própria prescrição médica (segunda via ou cópia/xerox), com assinatura do médico e os horários de administração ou seja, não depende de transcrição feita por outro profissional.
Nesse modelo, o farmacêutico avalia e valida a prescrição antes de separar e liberar os medicamentos, o que aumenta a segurança do processo e ajuda a reduzir erros relacionados à medicação.
Além disso, o fluxo costuma prever que, se algum medicamento não for administrado, ele seja devolvido à farmácia, ajudando no controle e na rastreabilidade.
No SDMDU (dose unitária), a farmácia organiza e dispensa o medicamento já separado na dose certa para cada paciente, normalmente com base na prescrição válida por 24 horas, após validação do farmacêutico, e com apresentação em unidades/doses prontas para administração.
No modelo centralizado, essa preparação/separação das doses acontece basicamente na farmácia central, que concentra o controle e padroniza o processo (inclusive quando envolve unitarização/fracionamento conforme as rotinas e normas).
Já no descentralizado, a preparação e a dispensação ficam mais próximas do cuidado, com apoio de farmácias satélites (muito comum em setores críticos), ganhando agilidade no atendimento. No combinado, o hospital divide o trabalho: parte das doses é organizada pela farmácia central e parte pelas satélites, juntando controle/padronização com rapidez onde precisa.
a) Caso o médico opte por manter a prescrição do medicamento não padronizado, será necessário o preenchimento do formulário específico. CITE quais são as informações mínimas que devem constar nesse formulário?
No formulário de solicitação do medicamento não padronizado, eu colocaria o mínimo que o livro orienta: dados do paciente; nome genérico e nome comercial do medicamento; fabricante; princípios ativos; apresentação; justificativa para o uso terapêutico; tempo estimado de tratamento; quem está solicitando; data e assinatura.
b) Quais aspectos o farmacêutico deve considerar para a autorização do uso de um medicamento não padronizado? EXPLIQUE cada um deles.
Eu considero três pontos principais antes de autorizar um medicamento não padronizado:
c) A lista de medicamentos padronizados de um hospital é definida a partir do processo de seleção de medicamentos. EXPLIQUE em que consiste esse processo.
Esse processo de seleção de medicamentos é, basicamente, o momento em que o hospital decide, de forma organizada e técnica, quais medicamentos vão fazer parte da lista oficial (padronizada) para uso na instituição.
Na prática, isso costuma ser feito por uma Comissão de Farmácia e Terapêutica (CFT), com participação de profissionais de diferentes áreas. Eles analisam os medicamentos com base em critérios como eficácia, segurança, qualidade, custo-benefício e necessidade real dentro do perfil de pacientes do hospital.
A partir dessa avaliação, é definida a lista de padronizados, que depois é divulgada para as equipes e atualizada periodicamente, servindo como base para compras, estoque e prescrição mais segura e racional.
REFERÊNCIAS
WOLFF, Fellippe Ramos. Farmácia hospitalar. Organização: Janete Lane Amadei. Florianópolis, SC: Arqué, 2023.

Abra o link pelo celular ou app no PC!

Abra o link pelo celular ou app no PC!